 かさけん
かさけんこんにちは!心リハ指導士のかさけんです。
これまでのブログ記事内で、心リハの運動療法においてその人に合った適切な運動が大事だとお話しさせていただきました。
今回はその適切な運動を指導するために必要な「運動処方」についてわかりやすくまとめました。



「運動処方」って聞き馴染みのない言葉やけど、医師や理学療法士などのセラピストにしか処方できないの?



運動処方とは、その患者さんの全身状態や運動耐容能をしっかりと評価して、その人が動きやすく、再発を防ぐためにその人に合った適切な運動を指導することなんだ。
そしてその運動処方は医師や理学療法士だけでなくて、心疾患患者さんに携わる人が行ってもよいものなんだ。
はじめまして!
ハートリハブログのかさけんとはるです。
ご訪問ありがとうございます。
このブログは
「心リハをたくさんの人に知ってもらいたい!」
を目的に夫婦で協力して作成しています。



急性期総合病院で心リハをメインに理学療法士として働いている。
心リハを始めて7年、心リハ指導士の資格取得をして5年。
2020年に心不全療養指導士の資格を取得。
こよなく心臓を愛している。はるの夫。
記事の主な作成者。
かさけん Twitter



看護師で混合病棟に6年在籍していた。かさけんの妻。
記事の編集やブログ運営をしている。
はる(@heartrhblog.haru) • Instagram
はじめに


「運動療法は理学療法士や健康運動指導士が行うもの」と考えている方は多いかもしれません。
しかし、運動処方に基づく運動療法は心臓リハビリテーションの構成要素の1つです。
つまり医師や理学療法士に限らず、心疾患患者に携わる職種は、どのようにして運動の指導を、運動処方を行っているのか知っておく必要があります。
ここでは運動処方とは?や運動処方の方法についてまとめていきます。
まずは運動処方とは?についてご説明します。
運動処方とは
個人が目標とする健康状態や身体機能を達成するために、健康状態(病状)と運動耐容能に見合った安全かつ有効な運動プログラムを作成することを「運動処方」と呼ぶ
2021年改訂版心血管疾患におけるリハビリテーションに関するガイドライン (j-circ.or.jp) p27から引用
つまり、 運動処方とはその患者さんの全身状態や運動耐容能をしっかりと評価して、その人が動きやすく、再発を防ぐためにその人に合った適切な運動を指導すること です。
例えば医師から処方される薬剤にも必ず用量、用法という処方箋が必要なのと同様に、心リハでの運動療法においても運動の種類や頻度、強度、時間について患者さんに運動を処方(指導)するということです。
心疾患を持った患者さんに対する運動処方は非常に重要です。
その理由は、運動のやりすぎは心筋虚血や不整脈の出現頻度の増大、血圧や心拍数の過度な上昇を引き起こし、心不全の増悪をきたす可能性があります。
一方で安静ばかりで運動のしなさすぎは筋力低下などを招く可能性があるため、その人にあった運動処方を行うことが大事です。
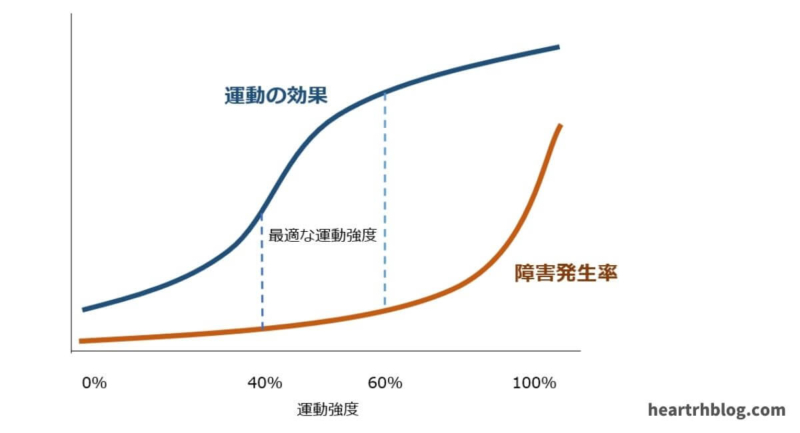

上の図のように運動負荷量が高い(きつい運動)を行えばそれに見合う効果を得ることはできるかもしれませんが、その反面怪我などの障害を発生する確率も増加してしまいます。
また運動負荷量が低いと障害の発生率は低いですが、運動によって得られる効果は少ないです。
しっかりと運動負荷試験や身体機能評価を行い、その人の問題点を明確にしてその問題点を解決するに最適な運動の種類、時間、頻度を処方する必要があります。
その運動療法の運動処方はFIITの原則に基づいて行われることが多いです。
FITTは以下の4つから構成されています。
- 頻度 Frequency
- 強度 Intensity
- 時間 Time
- 種類 Type
運動処方には大きく分けて有酸素運動とレジスタンストレーニングとストレッチの3種類があります。
今回この記事では有酸素運動の運動処方についてまとめていきたいと思います。
運動処方(FITT): Intensity 運動強度
有酸素運動の運動処方(運動強度)をCPXに基づくか否かで分けて説明します。
- CPXに基づく運動処方
-
- AT処方(嫌気性代謝閾値レベル)
- ATの1分前強度
- AT時の心拍数
- CPXを実施しない時の運動処方
-
- 簡易心拍処方
- 自覚的運動強度
- TalkTest
まずは心肺運動負荷試験を実施した場合の有酸素運動の運動強度について詳しく解説していきたいと思います。
CPXを実施した場合の有酸素運動の運動強度
有酸素運動は好気的代謝下での運動で心臓に負担をかけずに効率よく運動できる運動です。
運動負荷量が高くなると好気的代謝に嫌気的代謝が加わり、心負荷をより増大、不整脈の頻度が増加、心筋虚血の誘発、息切れの増加など状態を悪化させる可能性があります。
その好気的代謝に嫌気的代謝が加わる点を嫌気性代謝閾値(Anaerobic threshold : AT)と呼びます。
*ATについては(後編)CPXについての記事:ATで詳しく説明しています。
心肺運動負荷試験を実施して求められたATレベルの運動処方が一般的であり、安全で効率の良い運動強度の設定方法です。
具体的には運動強度と心拍数を用いて運動処方を行います。
具体的にATを用いた運動処方(運動強度・心拍数)について詳しく説明します。
今回は自動車エルゴメータを用いた心肺運動負荷試験(CPX)を例にしてご説明します。
ここでは、1分間に10Wずつ増加する設定とします。
ここでは、AT時の運動強度が40Wだったと仮定します。
AT時の運動強度-1分前の運動強度=運動強度
つまり、40W-10W/分=30W
このような経緯で運動強度を導き出します。
(STEP3での)1分前の運動強度を用いる理由は、運動負荷に伴う生体反応の遅れを考慮するためです。
ある時間前の運動負荷量に対する生体の反応が呼気として排泄されたのを、CPXでは分析するので安全面を考慮して1分前を採用することが一般的です。
運動処方時の心拍数は、ATの時の心拍数を上限とします。



安全だと言われているATレベルの運動処方ですが、CPXを実施した時のATだということは忘れてはいけません。
睡眠不足や過負荷気味といった状態が優れないときにはCPXを実施したAT時の心拍数では高すぎたり低すぎたりする可能性も十分にあります。
そのようなときには運動中の心拍数や自覚症状、運動終了後の血圧の変動などを確認して行った運動強度が適切であったのか評価することが大事です。
次は心肺運動負荷試験を実施していない場合の有酸素運動の運動強度についてご説明します。
CPXを実施していない場合の有酸素運動の運動強度
心肺運動負荷試験(CPX)を実施していない患者さんに対しては、以下の方法で運動処方を行うことが推奨されています。
- CPXを実施しない時の運動処方
-
- 簡易心拍処方
- 自覚的運動強度
- TalkTest
まずは、簡易心拍処方についてご説明します。
簡易心拍処方
簡易心拍処方とは、最大心拍数に対する一定の割合を目標心拍数として用いる方法です。
最大心拍数は(220-年齢)で求める場合と、CPXを実施したときの最大の心拍数を求める方法があります。
CPXを実施していなければ (220-年齢) で簡易的に求めることができます。
その最大心拍数の40~60%を目標心拍数とするのが簡易心拍処方です。
220-年齢 (最大心拍数) × 0.4~0.6 (40%から60%) = 目標心拍数 = 簡易心拍処方
例えば70歳の患者さんの最大心拍数は150であり、その60%は90回/分となります。
例:70歳の患者さん
220ー70 × 0.6 = 90回/分 目標心拍数は90回/分となる
安静時の心拍数+30回/分を用いる方法もあります。
また心拍数の上昇が得られにくいβ遮断薬を内服している患者さんでは、安静時の心拍数+20回/分とすることには注意が必要です。
次は自覚的運動強度についてご説明します。
自覚的運動強度
自覚的運動強度を参考にする場合にはBorg指数を用います。
Borg指数は主観的運動強度ともいい、その人がどの程度のしんどさ、楽さなのかを患者さんが主観的に評価する方法です。
右(もしくは下記)の表がBorg指数です。
このボルグ指数11~13の範囲の運動強度を用いる方法が
自覚的運動強度による運動強度の設定法です。
先ほどの心拍数処方のところと組み合わせると一般的に
- ボルグ指数12未満は最大心拍数の40%未満
- ボルグ指数12~13は最大心拍数の40~59%
- ボルグ指数14~17は最大心拍数の60~89%
に相当すると言われています。
参考:心リハガイドライン p29
| 指数 | 自覚的運動強度 |
| 20 19 18 | 非常にきつい |
| 17 16 | かなりきつい |
| 15 14 | きつい |
| 13 12 | ややきつい |
| 11 | 楽である |
| 10 9 8 | かなり楽である |
| 7 6 | 非常に楽である |
次は、 Talk test についてのご説明します。
Talk test
Talk testは運動中に30秒ほど文章を比較的ゆっくりと読んでいただき、息切れの度合いを評価する方法です。
文章を読んでいるとき、読み終わったときに息切れがあるとその運動強度は高いと判断します。
快適に会話しながら安全に行える運動強度はおおむね安全に実施できるといわれています。



トークテストの定義は30秒ほどの文章を読むことですが、有酸素運動を行っている患者さんに対して意図的に天気やニュースのことなどを話しかけます。
会話で息切れが増悪しないか、心拍数が増加しないかを評価して負荷量を増やすのか、下げるのか評価しています。
以上が有酸素運動での運動強度についての解説でした。
次は運動処方(FITT)の頻度についてご説明します。
運動処方(FITT): Frequency 頻度
心筋梗塞後、慢性心不全患者に対する運動の頻度は以下のように行うことが進められています。
- 心筋梗塞後の運動療法では週3回以上、できれば毎日が望ましい。
- 慢性心不全患者に対する運動療法では週3~5回。
もちろん毎日行うことができれば良いですが、週3回、つまり2日に1回の頻度でも効果があると言えます。
何よりも大事なことは継続させることです。



毎日行うという意気込みを持つことは大事ですが、毎日やらないといけないというプレッシャーから生活リズムが崩れたりする場合もあるので、患者さんの生活スタイルに当てはめて継続できる頻度を決めることが大事です。
次は 運動処方(FITT)の3つめの時間についてです。
運動処方(FITT):Time 時間
運動の持続時間は1回あたり10分を最低限の目標とする場合が多いです。
しかし、運動耐容能が低下している症例では5分前後から開始しその後10分、最終的に20分~60分を目標とします。
よく患者さんから「運動はまとめてやっても小分けにやっても同じ効果があるのですか」と聞かれます。
結論から言うと、運動は小分けにやってもまとめてやっても同じ効果があると言われています。



1日30分の運動時間を確保できないのであれば10分の運動を3回に分けるといったことを指導しても良いかもしれません。
しかし、効果は一緒だとしても「1日の中で運動時間を3回も作りたくないので30分やります」という患者さんや「1回に集中した方が気が楽です」と言われる方もいるので、その人に合った時間の調整が必要です。
最後は運動処方(FITT)の種類についてです。
運動処方(FITT):Type 種類
運動の種類は数多くあります。
有酸素運動の種類はウォーキング、ジョギング、サイクリング、ダンス、水泳といった特別な技能を必要とせずに運動強度を調整しやすいものがよいとされます。
運動療法は継続することが一番重要であるため、患者さんが快適に長期間継続できる運動の種類を選択する必要があります。
またその人に合った運動の種類を提供することも重要です。
歩く、自転車が良いと言われているからそのまま行うのではなく、筋力が低下しているようであれば有酸素運動の前にレジスタンストレーニングを実施して筋肉量、筋力を増加させるトレーニングが優先される場合もあります。



有酸素運動の前後にはストレッチを含むウォーミングアップ、クールダウンを行うことも重要です。
高齢者になるほど筋肉や靭帯の伸張性も低下しているため入念な準備は必要です。
また、筋肉への刺激以外には上記のようなこともあるためウォーミングアップやクールダウンは重要です。
運動を継続させるコツ
運動をするのは良いといってもなかなか実施できない、継続できない人も多いです。
令和元年度の国民健康栄養調査では、1回30分以上の運動を週2回以上実施し、1年以上継続している人を運動習慣ありとすると運動習慣のある人の割合は男性で33.4%、女性で25.1%だと報告されています。
運動が身体によいと分かっていてもなかなか実践、継続できないことが読み取れます。
運動を継続させるために一番大事だと思うことは「その人の生活スタイルに合った運動処方を行う」ことだと思います。
僕が運動を継続してもらえるように実際に患者さんにアドバイスしている内容をいくつか例にして挙げました。
- 最寄り駅より1駅前で降りる
- エレベーターやエスカレーターでなく階段を選択する
- 買い物へ行くのに自転車ではなく歩いていく、1つ遠いスーパーへ行く
- 運動の記録をつける
- 仲間を作る
- 実現可能な目標を立てる
記録をつけることでどれだけやったのか視覚化できるのでモチベーションを保ちやすくなります。
また、仲間を作ることで一緒に頑張るという気持ちを持てたり、運動を始める時間が決まるので習慣化しやすいと思います。
さらに達成が可能な目標を一緒に考えてその目標のために運動することが運動の継続につながると思います。
まとめ


最後までご覧いただきありがとうございました。
今回この記事では運動処方について解説しました。
心肺運動負荷試験を実施した症例には、ATレベルの運動処方を行うことで安全に効率よく運動療法を行えると言われています。
しかし心疾患の患者さんは高齢化し、併存疾患も多く、心肺運動負荷試験を実施できる症例も多くありません。
そのような場合には簡易心拍処方、自覚的運動強度、トークテストなど様々な指標を用いて患者さんに適した運動処方を行うことが重要となると思います。
具体的な運動処方については今後、症例を通してまとめていきたいと思います。
今回の記事を通して安全で効率よい運動療法を心疾患患者さんに行う手助けとなれば嬉しく思います。






コメント
コメント一覧 (2件)
コメント失礼します.ブログからいつも多くのことを勉強させていただいております.一つご質問ですが,運動の効果と障害発生率の図を引用した文献を教えていただけますでしょうか。
ご質問ありがとうございます。
この図については国立循環器病センターが心臓リハビリテーションについてまとめたホームページがあり、そこの図を参考に私が作成したものです。
しかし、そのホームページは現在閲覧不可となっています。ホームページ自体を閉鎖したのかもしれません。
質問に対するご回答にはならないかもしれませんが、よろしくお願いいたします。
かさけん