 はる
はるこれまでは心臓リハビリテーションに必要な病態や運動負荷試験などを学んできて何となくイメージがついたけど、実際の患者さんに当てはめると難しそう…



勉強してやるべきことが分かってきても実際の患者さんを目の前にすると何をやれば良いのか考えるのは難しいよね。
ということで今回はどのような視点や方法で患者さんの状態を確認しているのか、運動療法や生活指導を行っているのかをまとめていこうと思います。



今までの「心リハ基本」の基礎的な知識を踏まえた、ケーススタディだね!





要点でまとめながら一緒に考えていこう。
今回の症例検討では「病態を理解する」という目的でまとめていきます。
運動療法編、疾病管理編の3部で構成を予定しています。
*この症例は僕が作成した症例となっており、架空の患者さんの症例です。
はじめまして!
ハートリハブログのかさけんとはるです。
ご訪問ありがとうございます。
このブログは「心リハをたくさんの人に知ってもらいたい!」を
目的に夫婦で協力して作成しています。



急性期総合病院で心リハをメインに理学療法士として働いている。
心リハを始めて7年、心リハ指導士の資格取得をして5年。
2020年に心不全療養指導士の資格を取得。
こよなく心臓を愛している。はるの夫。
記事の主な作成者。



看護師で混合病棟に6年在籍していた。かさけんの妻。
記事の編集やブログ運営をしている。
症例紹介


- 基本情報
-
80代前半 女性
- 既往歴
-
高血圧(5年前)
- 現病歴
-
1カ月前から労作時の息切れと動悸を自覚。
内服しているアムロジピンの副作用だと自己判断して内服を自己中断していた。
入院の2週間前から靴下の跡が残るような下腿浮腫を認めていた。
入院前日、夜間の呼吸困難感、咳嗽によりほとんど眠れていなかった。翌朝にかかりつけ医を受診され、当院を紹介され緊急入院となった。 - 内服薬
-
アムロジピン5mg
- 社会情報
-
介護保険未申請 独居(夫は5年前に他界) 娘は1人で自宅まで車で20分 サポートは得られやすい関係性
- 入院時バイタルサイン
-
血圧176/94mmHg 心拍数110回/分 SpO2 88%
- 入院時採血検査
-
BNP 1135pg/ml、CK上昇なし、心筋トロポニン上昇なし
- 胸部X線画像検査
-
両側胸水貯留あり 心胸郭比 68%
- 12誘導心電図
-
洞調律 心拍数108回/分 胸部誘導でST低下あり
- 心エコー図検査
-
左室駆出率38%(前壁から心尖部にかけて低収縮) 弁膜症なし
- 入院中の経過
-
入院後降圧薬と利尿薬を投与され、症状は軽減。入院翌日から心臓リハビリテーションが開始。
心不全徴候が改善した入院中の冠動脈造影検査で前下行枝#6 100%狭窄を認めた(右冠動脈から側副血行路あり)。
入院中に経皮的冠動脈形成術を施行され入院14日目に自宅退院。
症例の病態と増悪因子





僕が一番初めに意識することはこの患者さんの病態を把握することです。
なぜ心不全になったのか、どのような経過なのかを確認するようにしています。
現病歴
1カ月前から労作時の息切れと動悸を自覚。
内服しているアムロジピンの副作用だと自己判断して内服を自己中断していた。
入院の2週間前から靴下の跡が残るような下腿浮腫を認めていた。
入院前日、夜間の呼吸困難感、咳嗽によりほとんど眠れていなかった。翌朝にかかりつけ医を受診され、当院を紹介され緊急入院となった。
入院中の経過
入院後降圧薬と利尿薬を投与され、症状は軽減。入院翌日から心臓リハビリテーションが開始。
心不全徴候が改善した入院中の冠動脈造影検査で前下行枝#6 100%狭窄を認めた(右冠動脈から側副血行路あり)。
入院中に経皮的冠動脈形成術を施行され入院14日目に自宅退院。
この患者さんは入院1カ月前に労作時の息切れと動悸を自覚していました。
入院中の冠動脈造影検査で前下行枝の完全閉塞を認めました。経過からおそらくこの時期より以前に無症候性の心筋虚血が生じていた可能性があります。また、血圧を下げるために内服していたアムロジピンを自己中断していました。
その結果、無症候性の心筋虚血のため、収縮力が低下しているところに血圧が上昇したために、心負荷が増大して下腿浮腫や起座呼吸などの心不全症状が出現したのだと考えます。
つまり、この患者さんの心不全の原因疾患は虚血性心疾患で増悪因子は虚血と内服の自己中断であったということが分かります。
この患者さんの病態をまとめると、
・高血圧を主体とした動脈硬化によって心筋梗塞をきたした
・内服を自己中断してことによってより心負荷が増大してしまった
この2点を抑えておく必要があると思います。



「もう症状もないから元気になりました」
と言って退院しましたが、数日後に心不全増悪で再入院となる患者さんも中にはいます。
増悪を繰り返さないように入院中から多職種で関わることが重要となっていきます。





次はこの症例で心不全の症状がいつから出現してきたのかを考えてみましょう。
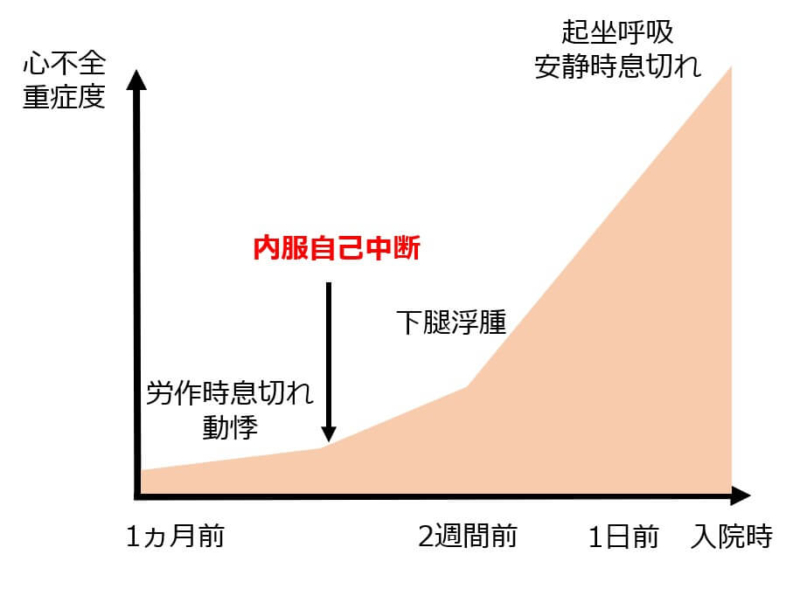
心不全の症状経過について(心不全の代償機構)


- 入院の1カ月前:労作時の息切れ
- 入院の2週間前:下腿浮腫
- 入院前日:起座呼吸、安静時息切れ

心拍出量の低下を補うために交感神経の働きを強めて循環血液量を増やしましたが、
心臓の持つ能力以上の心負荷となったために心不全の症状が出現していたと考えられます。
またこの症例では内服の自己中断による血圧の上昇、後負荷の増大も大きく関係していると考えられます。
心不全の病態を知る根幹には心拍出量の低下があります。
その心拍出量の低下を代償するために様々な代償機構が働きます。
代償機構は大きく2つに分けられます。
- 心拍出量を高める刺激
- 腎臓で水分塩分を再吸収
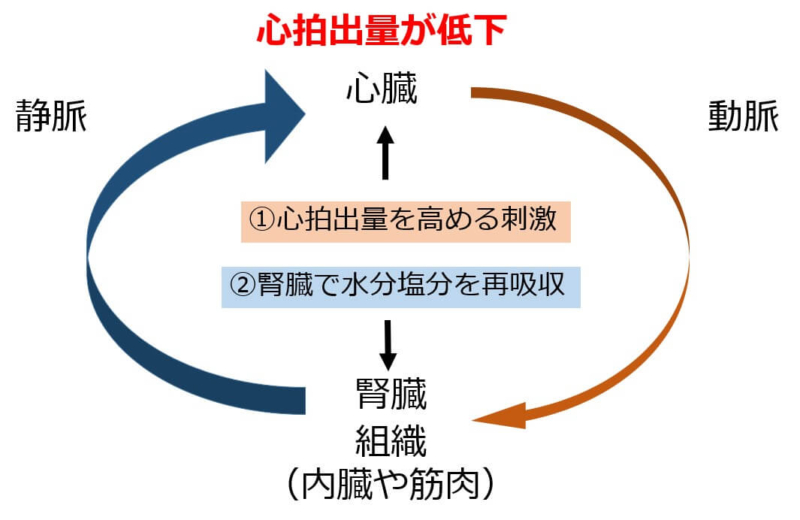

心拍出量が低下すると血液を受け取る臓器からは血液量が減少していることを感知して心拍出量を増加させるようなホルモンが分泌されます。
アドレナリン、ノルアドレナリンが代表されるホルモンです。
これらの働きで心拍数や1回拍出量が増加して心拍出量が一時的に増加します。
また、腎臓での反応では水分と塩分を体外に排泄せずに体内に保持します。
その結果、循環血液量が増加するために心拍出量が増加します。
これらの代償機構が働くことによって一時的には心拍出量は増加しますが、働きが低下している心臓にムチを打っている状態となります。
ムチを打ち続けると時間の経過とともに心ポンプ機能や心拍出量は低下していきます。
この症例で振り返ると入院の1カ月前から労作時の息切れと動悸を自覚され、2週間前には靴下の跡が残る下腿浮腫を生じていました。
労作時の息切れ、動悸、下腿浮腫は心ポンプ機能の低下を代償して生じていたということが分かります。
さらに内服の自己中断も増悪の引き金になった可能性も大いにあります。
労作時の息切れや下腿浮腫が生じた段階で病院を受診できていれば外来で薬物治療や指導を行うことによって入院を防ぐことができたかもしれません。
- 入院1カ月前の労作時の息切れ・動悸の症状
=心機能の低下(その人のもつ心機能以上の負荷がかかっていた)のサイン - 代償機構によって心拍出量を保とうと働いていた
- 心機能への負担蓄積と内服の自己中断によりさらに心機能への負担が増大
→下腿浮腫、起座呼吸、安静時息切れが出現し入院にまで至った



「歩いたらしんどいのは年のせいだと思っていた」
「しんどくても数日安静にしていたら治ると思ってた」
といった心不全の症状と思わずに病状が進行して救急搬送されるケースを何回も経験しています。





次に心不全の診断に不可欠なBNPについてです。
BNPについて


BNPは脳性ナトリウム利尿ペプチド(Brain Natriuretic Peptide)の頭文字をとったものです。
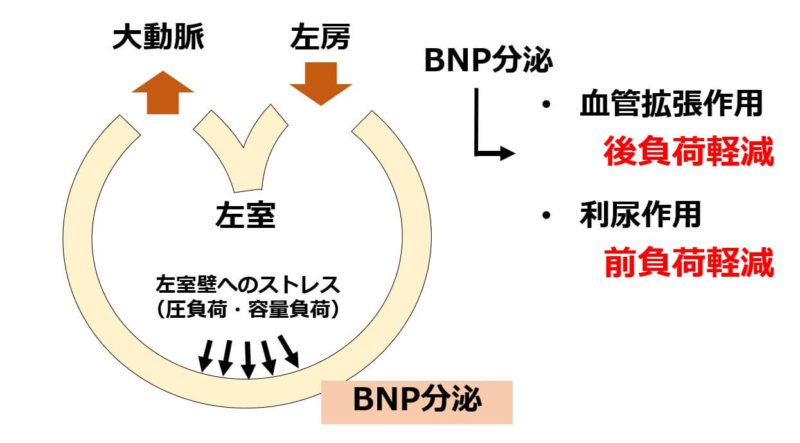

BNPは心室が進展されることによって心室から分泌されるホルモンです。
心臓の大きさはある程度一定なので純粋に循環血液量が増加すると心室の壁は引き延ばされるストレスがかかります。
つまりBNPは心臓に負担がかかった時に上昇します。
BNPには血管拡張作用があり血圧を低下させる作用があります。また、利尿を促す作用もあります。
つまりBNPは後負荷、前負荷を減少させるので心臓を守るために、これ以上心負荷が増えないように、心不全にならないようにする役割があります。
下図はBNPがどの程度上昇すると心不全の可能性があるのかをいうことを示した図です。
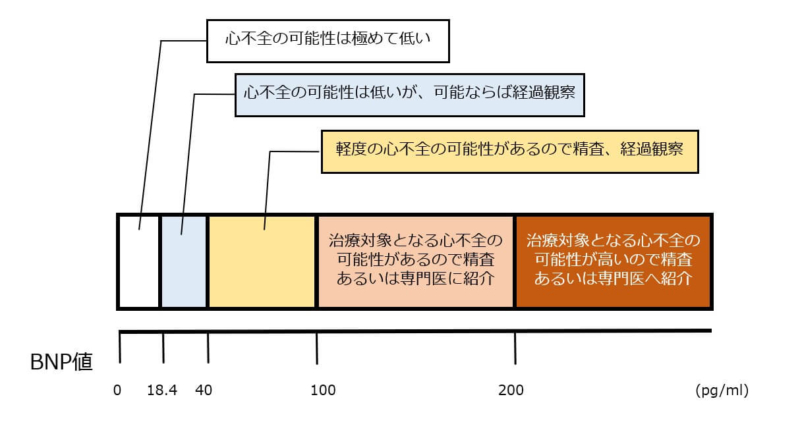

- BNPが18.4pg/ml未満であれば心不全の可能性は極めて低い
- BNPが100pg/ml以上であれば心不全の可能性あり
- BNPが200pg/ml以上であれば治療が必要な心不全の可能性が非常に高い
この症例では入院時のBNPが1135pg/dlであったので心不全である可能性が極めて高いということです。
しかし、心不全の状態が安定していてもBNPが200pg/ml以上の症例も多いです。
そのような症例では前回のBNP値や他の心不全の症状と照らし合わせて評価することが重要となってきます。
BNPの注意点を以下にまとめました。
- 腎不全を合併している場合では高値を示すことがある
- 高齢者、女性では高値を示すことがある
- 肥満の場合には低くなることがある



BNPは心不全増悪で上昇するので悪者だと思われますが、心臓を守るために分泌されていることの理解は必要です。
BNPの上昇以上に交感神経活性や腎臓での塩分、水分の再吸収が上回ると循環動態が破綻して心不全の症状が出現してきます。
日々の変化や自覚症状とBNPを照らし合わせることが重要です。
最後は心不全の原因疾患についてです。
心不全の原因疾患





この症例の心不全の原因となっていた虚血は心不全の原因疾患の中で一番多いと言われています。
食生活の欧米化や便利な生活の影響で運動不足が原因で生活習慣病が増加していることが考えられています。
この症例では入院時の自覚症状や心電図、採血の検査結果から急性心筋梗塞を疑う所見はありませんでした。
- 自覚症状:胸痛、胸部絞扼感
- 心電図:ST変化(特にST上昇)
- 採血:CK上昇、トロポニンT陽性
上記の所見が入院時に認められた場合は緊急の冠動脈造影検査を行う必要があります。
しかし、この症例では急性心筋梗塞を疑う所見がなかったので、まずは心不全の治療を行い循環動態が安定した後に心収縮力が低下した原因を探るという治療方針となりました。
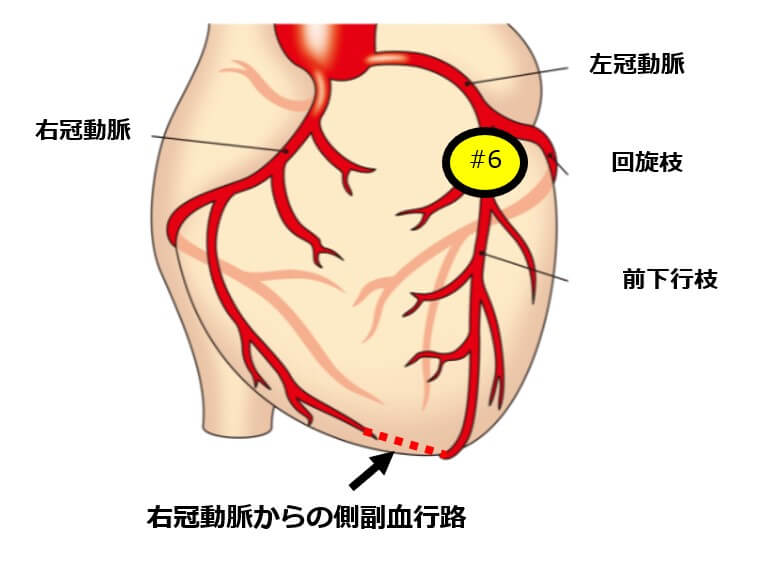

入院中の経過
入院後降圧薬と利尿薬を投与され、症状は軽減。入院翌日から心臓リハビリテーションが開始。
心不全徴候が改善した入院中の冠動脈造影検査で前下行枝#6 100%狭窄を認めた(右冠動脈から側副血行路あり)。
入院中に経皮的冠動脈形成術を施行され入院14日目に自宅退院。
この症例は心不全がコントロールできた後の冠動脈造影検査で前下行枝の#6が100%狭窄をきたしていました。
しかしながら、右冠動脈から側副血行路が発達していました。
側副血行路は虚血の部位に新たな循環を生じさせることによって虚血を改善しようとする経路のことです。
つまり前下行枝の完全閉塞が生じていたことによる虚血を防ごうと、右冠動脈からの側副血行路が発達していたということです。
仮に右冠動脈からの側副血行路の発達がなければかなり大きな心筋梗塞になっていた可能性もあります。
側副血行路が発達して心臓を守ろうとするって人の身体ってすごいね。



虚血が生じてすぐに側副血行路が発達するというわけではないから恐らくこの症例では症状の出現する前から血管はだんだんと細くなってきていたんだと思うよ。
「動いても胸が痛くなることはありません」と言っている患者さんでも激しい運動を自然と避けて生活していた可能性も大いにあるよ。
するとだんだん虚血が進行してきて少し動いただけで胸部症状が出現することもあるよ。
まとめ


今回は虚血性心疾患を原因疾患とする心不全の患者さんの病態を掘ろうというテーマでまとめてみました。
心臓リハビリテーションを行う上で、病態を知ることや、治療の方法を知ることは必要不可欠です。
状態が改善傾向なのか、悪化傾向なのか、今後手術を検討する必要があるのかを知らないと心臓リハビリテーションの重要な要素の運動が原因でさらに状態が悪化することも十分考えられます。
症例を通してどのようなことを意識してどのような点について注意しながら心臓リハビリテーションを進めていくのか参考になれば幸いです。




コメント