 かさけん
かさけんこんにちは!かさけんです。
これまで心リハに関連する心不全について二つの記事でご紹介してきました。
心臓リハビリテーションとは?(運動療法:心不全)
心不全患者の心リハにおける必要な知識や勉強ポイントについて
今回は心不全患者のセルフケアについて詳しく解説していきます。



私はこの記事(心不全患者の心リハを実施する上で必要な知識や勉強ポイント)の心不全増悪因子の部分で書かれてある、再発や再入院の原因の多くはセルフケア不足という所がすごく印象に残っています。
心リハは医師や心リハ指導士だけでなく多職種の連携が必要です。
特にセルフケアの部分では看護師の関わり方で再発を防ぐ関わりができるのではないかと感じました。
そんな看護ポイントも取り入れながら今回この記事をまとめました。
- 心不全患者のセルフケア
- 心不全患者における疾病管理の方法について
- 心不全患者のセルフケアでの看護ポイント
- 心不全手帳を用いたセルフケア管理方法
はじめまして!
ハートリハブログのかさけんとはるです。
ご訪問ありがとうございます。
このブログは
「心リハをたくさんの人に知ってもらいたい!」を
目的に夫婦で協力して作成しています。



急性期総合病院で心リハをメインに理学療法士として働いている。
心リハを始めて7年、心リハ指導士の資格取得をして5年。
心不全療養指導士の資格は2020年に取得。
はるの夫。記事の主な作成者。



看護師で混合病棟に6年在籍していた。
かさけんの妻。記事の編集やブログ運営をしている。
心不全患者における疾病管理の重要性
心臓リハビリテーションの構成要素は以前に紹介(心臓リハビリテーションとは?)しましたが、以下の4つから成り立ちます。
- 医学的評価
- 運動療法
- カウセリング
- 疾病管理
血液を全身に送る心臓のポンプ機能が低下し心臓から血液が十分に送り出せなくなった状態のことを心不全と言います。
心不全は全ての心疾患の終末像であり増悪と寛解を繰り返しながら再入院を繰り返し、徐々に身体機能や心機能が低下していくため、心不全の増悪を予防することは非常に重要です。
その増悪因子は下記のグラフからわかります。
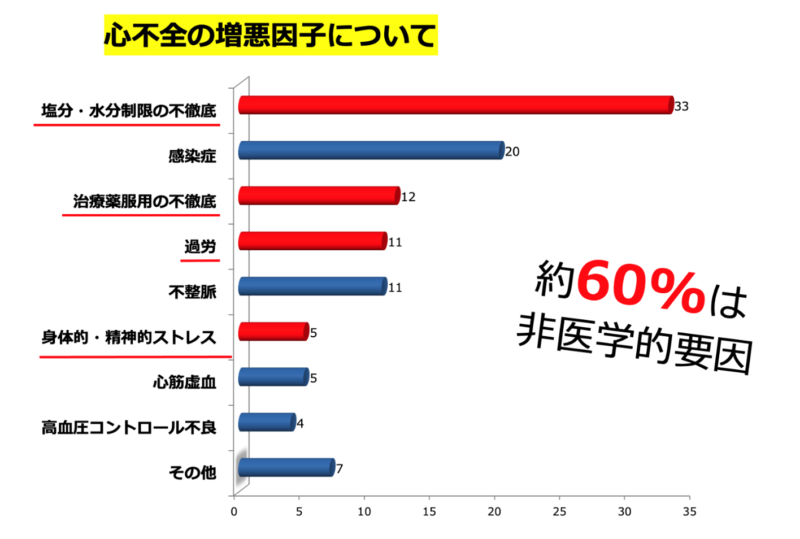

心不全の増悪因子として塩分水分の不徹底や治療薬服用の不徹底、過労、身体的・精神的ストレスといった不十分なセルフケアが増悪原因全体の60%を占めると言われています。
つまり病気そのものが進行して心不全が悪くなっていくのではなく、自分の生活が原因で心不全が悪くなることが多いので生活指導、疾病指導を行うことは非常に重要です。



実際には、心不全増悪で入院してきた患者さんは薬物治療や数日の安静で息切れなどの自覚症状がなくなり「もう治った!」と感じて元の生活スタイルに戻ることは非常に多いです。
そのような患者さんに疾病指導を行うことで心不全が増悪せずに患者さんがやりたいことをやり続けることができるように1人1人に合った疾病指導を行うよう心がけています。
次は具体的に心不全患者のセルフケアについて説明します。
心不全患者のセルフケアについて
Self-care is what people do for themselves to establish and maintain health, prevent and deal with illness.
The Role of the Pharmacist in Self-Care and Self-Medication: 2. Definitions: Self-care (digicollection.org)
セルフケアとは、「健康を管理し病気を予防し病気の際に対処するために自分自身で行う行動」と定義されています。
「心不全患者のセルフケアとは」どのようなことかを考えてみると、心不全が増悪しないように日々自分の体を評価して増悪しないような生活を行い、増悪したときに適切な対処を行うことが心不全のセルフケアと言えます。
心不全のセルフケアモデルとして僕が分かりやすかったのは下に示すRiegelらが提唱している心不全患者におけるセルフケア理論です。
セルフケアは、以下の3つの要素で構成されています。
- セルフケアの維持
- 症状の知覚
- セルフケアの管理
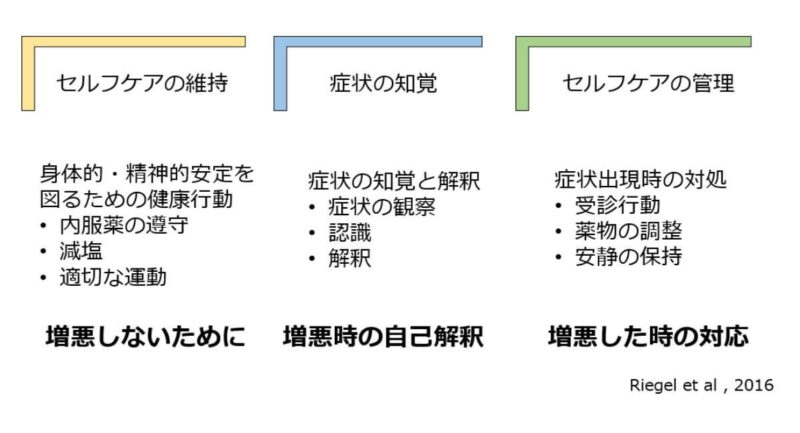

セルフケアの維持は、内服遵守・適切な運動・減塩などの身体的・精神的安定を維持するための健康行動を意味します。
症状の知覚は患者の症状の変化に対する気づきと解釈を、セルフケアの管理は症状が出現した際の対処を意味します。
つまり、「セルフケアの維持」「症状の知覚」「セルフケアの管理」の3つを全て実施することが心不全のセルフケアということです。
体重が増えると心不全が増悪している可能性もあるので「体重だけ測定しましょう」と指導しても、体重が増加する可能性がある内服服用、減塩の食事、適切な運動について指導を行わないと体重がどんどん増えて増悪することも考えられます。
また、生活指導を行うだけでなく、どのようなときに受診すればよいのか、わかりやすく指導することも重要です。



心不全の症状が出現しないような生活を送り、症状の出現がないかを確認し、症状があればどのように行動するべきなのか患者さんにわかりやすく指導することが大事だと思います。
次にセルフケアの遵守率の報告をまとめました。
セルフケアの遵守率
セルフケアの遵守率
| 内服の遵守 | 66~79% |
| 減塩の遵守 | 23% |
| 症状を記録する日記の使用率 | 56~67% |
| 症状が心不全に起因すると 評価できる患者の割合 | 4~37% |
上記の内容からわかるように心不全患者のセルフケアの遵守率は非常に低いことが分かります。
心臓リハビリテーションとして生活指導を行い、その場では理解している発言を得られることは多いですが、実際に指導した内容を守れているかどうかを確認することが一番重要となります。
退院後に入院中に指導したことが守れているのかどうか、外来の定期受診時や介護保険でのデイサービス利用時、訪問看護師、ヘルパーなどが一丸となってセルフケアの確認をする必要があります。
なぜセルフケアが困難になるのかまとめると、以下のことが原因でセルフケアが困難になると言われています。


高齢心不全患者のステートメントには心不全の患者さんは高齢、併存疾患が多い、認知症を有する割合が高いと記載されています。そのため日々の生活管理を行えない場合も多いのが実際です。



医療従事者として指導して満足することも少なくありません。
例えば高齢男性に減塩指導を行うことは重要ですが、食事は同居家族が準備していたら本人だけでなく同居家族への指導も必要不可欠です。
その人の生活スタイルを聞いて実際に行えるよう具体的な指導を行うことが重要です。
次に疾病管理の方法について説明します。
心不全患者における疾病管理の方法
心血管疾患におけるリハビリテーションに関するガイドラインには多くの疾病管理の項目が記載されていますが、今回は僕が普段から意識して指導している4つの内容について説明させていただきます。
- 体重制限
- 塩分制限
- 内服管理
- 適度な運動
まずは、体重制限について説明します。
体重測定


心不全の主な症状には体液貯留に伴う体重の増加が挙げられます。
そのため毎日の体重測定は体液貯留の指標として有用です。
測定方法について、僕が心不全患者へ指導する際にまとめた4つについてご紹介します。
- デジタル表示の体重計が望ましい
- 毎日決まった時間に測定する(朝起きて排尿後が最も安定しています)
- できるだけ薄着でいつもと同じ服装、条件で測定する
- 測定した体重は毎日記録しノートに記載する
一般的に1週間で2kgの体重増加は体液貯留が起きている可能性があります。
毎日の記録をノートに記載して確認することが重要であることを指導する必要があります。



「体重が増えたのはご飯を食べすぎたからだと思います」といった心不全の患者さんは少なくありません。
食事量が増加し体重が増加することもありますが、心不全増悪による体重増加は1週間に2kg以上と急激に生じることが多いです。
また、体重だけでなく下腿の浮腫や息切れなど他の心不全の症状を一緒に確認することが重要です。



看護のポイントとして、心不全患者の体重測定についてまとめました。
おそらく入院中から体重測定の指示が出ていると思うので、退院に向けた指導を日頃から取り入れることが習慣化に繋がり、再発予防に必要な関わりの一つになると思います。
- 体重測定が継続しやすい時間帯を患者さんと一緒に決める
- 上記の測定方法4つを踏まえた上で、入院中から同じ時間帯に体重測定を行う
- 体重の増減があればそれをどのように捉えたらよいか指導を行う
- 外来看護師へ情報提供行い来院時に体重推移をチェックをしてもらう
- 看護サマリーや退院前カンファレンスなどでケアマネージャーや訪問看護師へ情報提供を行う
- (必要であれば)ご家族へも退院前に指導や説明を行う
次は塩分制限について説明します。
塩分制限


急性・慢性心不全診療ガイドラインには心不全患者の1日摂取塩分量は6g以下とするべきと記載されています。
塩分の多い食事を摂取すると血中の塩分濃度が上昇します。
すると血中の塩分濃度を薄めるために無意識のうちに水分を多く摂取していたり、体内から水分が出ていかないような働きが生じます。
例えば塩分1gを多く摂取すると水分約125ml分の水分を体内に留めておく必要があります。
塩分のもとである電解質のナトリウムは最低限必要ですが、塩分の過剰摂取は体内に水分が貯留して心負荷が増大するため塩分の過剰摂取は避けるべきです。
しかし、2019年度国民健康栄養調査によると日本人の1日の食塩摂取量は平均10.1gだと言われていって塩分制限は簡単ではないことが分かります。
具体的な指導方法について以下にまとめました。
もちろん減塩の必要性、重要性を指導することは必要ですが、調理の工夫を伝えることがさらに重要だと思います。。



「減塩の必要性は分かっているけど味の濃いものがほしくなります」といった患者さんは多いです。病気に対する正しい知識と具体的な方法を分かりやすく指導することが大事です。
僕がよく行うこととして、入院中に患者さんと一緒に病院内の売店へ行きます。どの商品や食事にどの程度の塩分が含まれているのか確認することで退院後の生活のイメージをしてもらうようにしています。
次は内服管理について説明します。
内服管理

心不全患者における内服の非遵守の理由として内服の必要性に対する理解の不足が一番の原因と言われています。
症状が良くなったからと言って内服を自己中断する患者も少なくありません。
血圧や心拍数を低下させる薬や尿量を増やす薬を使用して心不全の状態は落ち着いていることを理解してもらうことが重要です。
また、内服処方の時間も大きな問題となっています。
内服薬は朝に処方される場合が多いですが、朝食後に利尿薬を内服すると通勤や仕事に直接的に影響をもたらす場合もあります。
さらに用事の前に利尿薬を服薬すると用事の効率が低下することや、集団での行動の場合に周りの方に迷惑をかけるといった理由で自己中断をした症例も経験があります。
内服の重要性、生活スタイルに合わせた服用時間の調整などが必要です。



患者さん自身に「薬を飲めていますか」と尋ねると多くの場合は「飲めているよ」と返答されることが多いです。
ただ、実際は飲み忘れも多く、外来の定期受診時に家に残っている薬をお持ちいただいて残薬の数を調査することで、飲み忘れを発見することも少なくありません。



看護のポイントとして、心不全患者の内服管理についてまとめました。
入院中から内服管理についても看護師として携わる場面が多いと思うので、普段の関わりの延長で指導を行うことで、内服の重要性などに気づいてもらえるきっかけになると思います。
- 薬剤師と連携を図りながら入院前の服薬コンプライアンスを確認する
持参薬の残数がバラバラだったり、内服内容を理解できているかなどの確認を行う - その人の年齢や性格、服薬コンプライアンスに合わせた服薬方法を医師、薬剤師を交え検討する
例:高齢だったり、シートだと飲み忘れのリスクがあれば一包化にする
内服時間の調整(朝に一括して内服できるように調整する、仕事や生活での支障を避けるために夕方に利尿剤など内服できるような調整など) - 薬剤師と連携を図りながら、その人の理解度に合わせ服薬内容について説明する。
効用以外にも飲み忘れたときの体の影響(特に利尿剤や降圧剤など)についても説明する
- 退院後の内服方法を入院期間中にも実施する
自己管理:薬袋やカップ管理、カレンダーやプラスチック容器などを用いて実際に自己管理してもらう
家族が管理している場合:家での内服方法に近い形で配薬を行う - 服薬確認を行いながら、必要であれば内服方法の修正を行う
この時に注意点があれば同居家族や看護サマリー(ケアマネや訪看へ)で退院後も継続できように情報提供を行う
次は適度な運動について説明します。
適度な運動


運動療法は心臓リハビリテーションの中心的な役割を担っています。
ただ、どんな運動でも良いのかというとそれは違います。その人に合った適切な運動療法を行うことが大事です。
心臓リハビリテーションとは?(運動療法)の記事でも説明しましたが、「ある程度しんどいことをしたほうが運動の効果があると思う」や「きつい運動はやった感じがする」といった自分流の運動をすると心臓に負担をかけてしまう可能性があります。
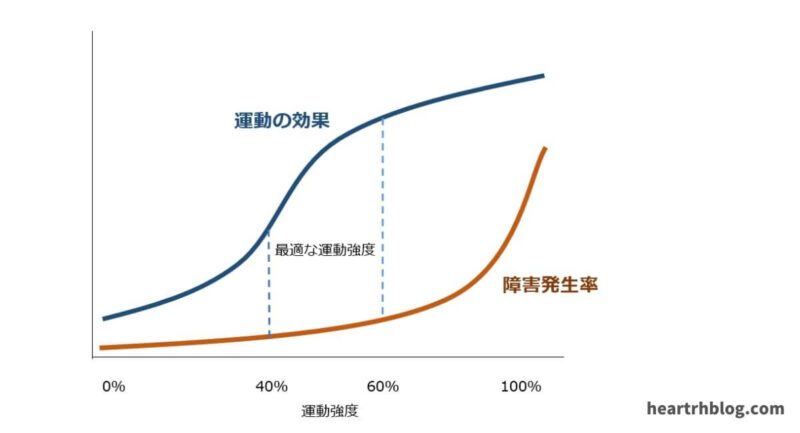

この上記グラフを見てわかるように、運動強度が高くなれば運動の効果も高くなりますが、一方で障害発生率も上昇します。
その人が持つ心臓の能力以上の運動をすると、血圧や心拍数の増加・不整脈の出現など症状が増悪することもあるため適度な運動は必要不可欠です。



心臓リハビリテーションではその人に合った運動処方を行います。
運動負荷試験に基づいた客観的な指導を行うことがやりすぎる運動を避けるために必要不可欠です。
看護のポイントとして、具体的に運動についてどのように関わればいいのかQ&A形式でまとめてみました。
質問者は看護師のはるで、回答者は心リハ指導士のかさけんです。
- 病棟で心不全の患者さんにはどのような運動を促せばいいですか?
-
まずは臥床時間を減らすことが大事です。
そして息切れなどの自覚症状や末梢冷感の出現などが起こるような運動は過度になります。
前述の症状の出現がない程度の運動を促してください。例えば、病棟内歩行やスクワットなど。 - 運動時の注意点や退院後でも継続できるおすすめの運動内容を教えてください。
-
運動時の注意点は、普段と同じ運動量で息切れや動悸、眩暈、ふらつきなどの症状の出現ないかについて確認してほしいです。
これらの症状があれば、運動量を減らしたり休息を取り入れるようにしてもらい、数日は心不全症状がないか様子をみるように指導してください。おすすめの運動内容は、その人の年齢や運動耐容能にもよりますが、週に3回30分のウォーキングやスクワットやかかと挙げです。
まとめ


心血管疾患におけるリハビリテーションに関するガイドラインの患者教育と疾病管理の章では疾病管理の必要性、重要性について詳しく記載されています。
また先ほど紹介した体重、塩分、服薬、適度な運動以外にも指導する内容は多いです。是非参照してください。
最後に日本心不全学会が発行している心不全患者さんのための手帳である「心不全手帳」を紹介したいと思います。
心不全手帳の紹介
日本心不全学会が発行している心不全手帳は日本心不全学会のホームページから無料でダウンロードできます。
この手帳は前半に心不全の病気の説明や治療の必要性、日常生活で守ってほしい内容についてまとめられています。
後半部分では医療連携のためのノート、日々の体重、血圧、脈拍、自覚症状が記録できるように記録できるようになっています。
もちろん心不全の内容について指導することは重要ですが、僕が一番わかりやすかったのは心不全のサインの観察の項目です。
どのような症状が出現すれば心不全の症状なのか、危険な状態をレッドカード、心不全増悪の可能性がある場合をイエローカードとしてまとめられています。
また、どのような症状が出現したときに受診したほうが良いのか具体的な目安を伝えることは重要です。
レッドカードのときにはすぐに受診するように、イエローカードの症状が出現したときには生活を見直して改善がなければ受診するよう指導します。
心不全手帳を用いた指導ポイントについて簡単にまとめました。
- 日本心不全学会のHPから無料でダウンロード可能です。
*各都道府県や地域ごとで心不全の疾病管理のテキストを発行している場合もあり。 - 字が小さくならないように大きめに印刷することをおすすめです。
- まずは心不全を知ってもらうよう病態などについて説明する。
- 自己管理の必要性や方法について指導する。(ブログにも記載した体重管理や塩分制限など)
- 血圧、脈拍、体重、自覚症状などを記入してもらう。
日々の変化の比較ができるように毎日同じ時間に記載してもらうよう説明する。
- 自分自身の体の変化を知ってもらうように、日々の記録を見返すよう指導する。
数値や状態の変化がないか本人が気づけるようポイントを説明 - 医師や訪問看護師など定期的に医療従事者にも記載内容を確認してもらうよう説明する。



毎日記録しておくと少しの体調の変化にも気づきやすくなります。
また、受診時にいつからどのような症状が出現したかなどを医師や医療職者に伝達するためにも役立ちます。
まとめ


最後までご覧いただきありがとうございました。
心不全患者に対する自己管理、疾病指導の必要性、方法についてまとめました。



心臓リハビリテーションの構成要素にもある疾病指導。
自身の生活が原因で心不全が増悪しないように患者さんが自分の病気をどのように捉えているのか、増悪しないようにするために患者さんが実践できるように具体的な指導を行うことが大事となります。
この記事を読んでいただいて心不全の患者さんの指導に役立ててください。



今回は初めてセルフケアの部分で看護のポイントについてまとめました。
毎日さまざまな業務内容があり、入院期間も短縮されてきている昨今の状況で、なかなか思うような退院指導は難しいと思いますが、看護のポイント内容が少しでも参考になれば幸いです。
多忙な現場の看護師の手助けが少しでもできように、今後も試行錯誤していきます!





コメント